Ilustración de Rosa Colón Guerra
Nota de la editora: Esta es la cuarta entrega de una serie de notas informativas sobre los métodos anticonceptivos disponibles. Con estas publicaciones buscamos no solo educar e informar, sino también ampliar la conversación sobre la justicia reproductiva en Puerto Rico.
Desde la creación de la píldora anticonceptiva en los años 60, el desarrollo de métodos anticonceptivos de corta y de larga duración ha seguido en crecimiento. Adicional a los métodos orales, transdermales e inyectables, existe una forma contraceptiva intrauterina, el dispositivo intrauterino (IUD, por sus siglas en inglés).
El desarrollo de un método anticonceptivo que se insertara dentro de la vagina comenzó a principios del siglo 20. La primera documentación de la inserción de un anillo hecho de intestino de gusano de seda en el útero data de 1909 y se le atribuye al doctor polaco Richard Richter.
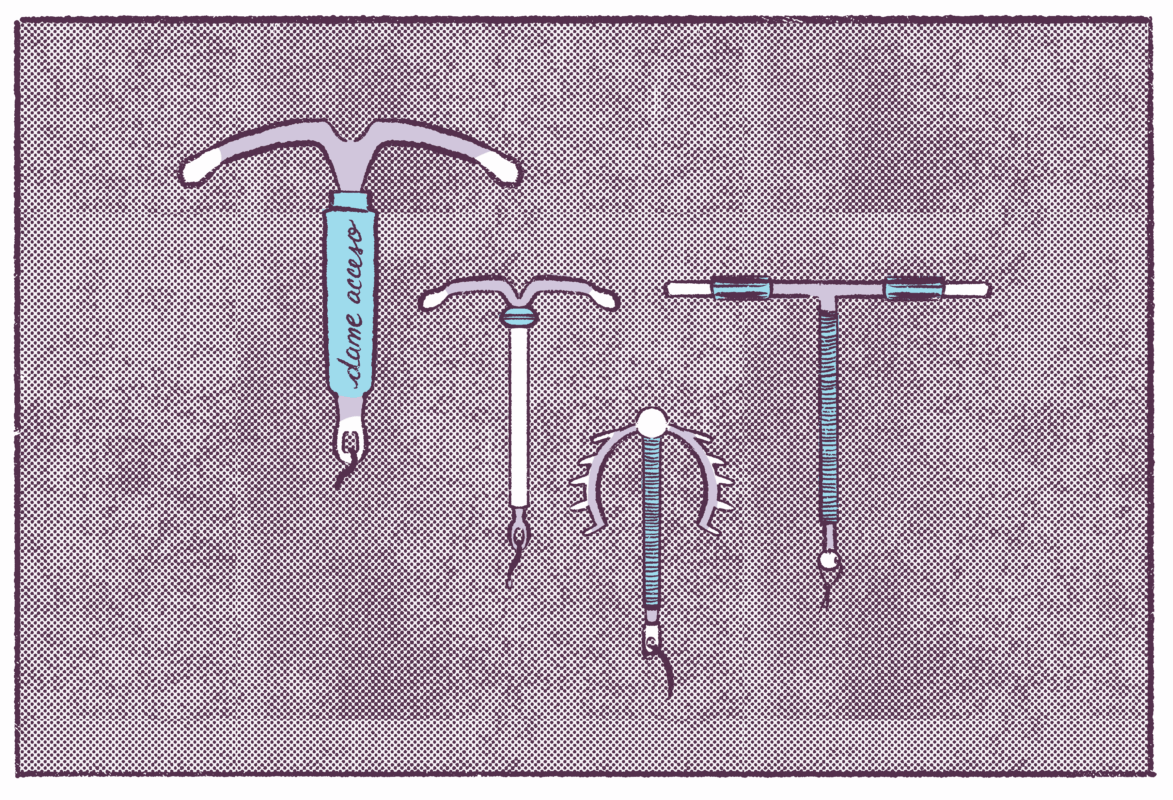
Sin embargo, no fue hasta la década de 1970 que se crearon modelos similares a los que existen hoy día tanto del IUD hormonal como el de cobre. El diseño del IUD ha cambiado mucho desde su invención. Actualmente, los dispositivos intrauterinos anticonceptivos están diseñados como una pequeña “T” hecha de plástico.
Existen cuatro marcas de IUDs hormonales aprobadas por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA, por sus siglas en inglés): Mirena, Liletta, Kyleena, y Skyla. El único IUD de cobre disponible en Estados Unidos y Puerto Rico es el Paragard.
¿En qué consiste?
El dispositivo intrauterino (IUD, por sus siglas en inglés) es uno de los métodos anticonceptivos más efectivos en el mercado. El IUD consiste en un pequeño dispositivo que se inserta en el útero y previene el embarazo durante 5 a 12 años, depende del tipo de IUD que se utiliza. Este método se considera de larga duración, pues, comparado con otros, como la píldora, el parche o la inyección, es efectivo durante un período de tiempo mayor. Este anticonceptivo puede resultar conveniente para personas que prefieren un método cuya efectividad no dependa de la paciente.
¿Cómo funciona?
Algo característico de “la T” es que ninguno de los dos tipos de IUD detiene el proceso de la ovulación, sino que previenen el embarazo mediante diferentes formas. Por esta razón, las pacientes que utilizan el anticonceptivo intrauterino siguen teniendo su menstruación.
IUD Hormonal
El IUD es un dispositivo en forma de “T”, flexible y suave con un cordón atado a la punta inferior. Este dispositivo es insertado por un profesional de la salud en el útero de la paciente. Existen dos tipos de IUD: hormonal y no hormonal (de cobre).
El IUD hormonal contiene la versión sintética (progestina) de la hormona natural progesterona. Además de evitar el proceso de ovulación, la progestina ayuda a espesar la mucosidad de la apertura del útero, previniendo que un espermatozoide llegue y se una al óvulo. Según la clínica de salud Cleveland Clinic, la parte superior de la “T” contiene la progestina, que fluye a través del tallo. El dispositivo libera pequeñas cantidades de la hormona con el pasar del tiempo.
IUD de cobre
El anticonceptivo intrauterino de cobre es el único método de larga duración que no es hormonal. Aunque el procedimiento de insertarlo y su forma es igual a la del dispositivo hormonal, el IUD de cobre no contiene ninguna hormona y previene el embarazo de otra manera. Al igual que el hormonal, un IUD de cobre está compuesto por una pieza de plástico en forma de “T”, pero está envuelta en una espiral de cobre. El cobre es un elemento tóxico para los espermatozoides, por lo que impide que se unan al óvulo.
Efectividad
Tanto el IUD hormonal como el de cobre son 99% efectivos en evitar un embarazo. Este porcentaje coloca al dispositivo intrauterino dentro del mismo rango de efectividad que el implante, siendo los métodos anticonceptivos reversibles de larga duración más eficaces disponibles.
El dispositivo de cobre comienza su efecto contraceptivo inmediatamente. Por su inmediata eficacia, en ocasiones, se utiliza como contraceptivo de emergencia.
Por otro lado, el IUD hormonal comienza su efecto contraceptivo dependiendo del momento del ciclo menstrual de la paciente. Si se aplica mientras la paciente está menstruando, comienza su efecto inmediatamente. De ser insertado en cualquier otro momento del ciclo menstrual, la función contraceptiva entra en efecto siete días después.
El IUD no ofrece protección contra enfermedades de transmisión sexual.
Efectos secundarios
Según la organización sin fines de lucro que provee servicios de salud reproductiva y sexual Planned Parenthood, algunos de los efectos secundarios más comunes en pacientes que utilizan el IUD hormonal son:
- Dolor al insertar el IUD y calambres o dolor de espalda durante los días posteriores
- Sangrado leve entre periodos
- Periodos menstruales irregulares
Por lo general, los IUD hormonales tienden a aliviar los dolores de la menstruación e incluso pueden reducir el flujo menstrual de una paciente.
Por otra parte, el dispositivo de cobre no provee este beneficio. Según la enfermera en la clínica de ginecología Darlington Medical Associates, Dorian Gudiño, el dispositivo intrauterino no hormonal suele causar más sangrado y cólicos menstruales. Si la paciente suele tener menstruaciones muy dolorosas y mucho flujo, usualmente no se recomienda el uso del IUD de cobre, ya que este dispositivo puede empeorar estos síntomas.
Los efectos secundarios de Paragard (IUD de cobre) pueden incluir: sangrado leve entre periodos, periodos irregulares, periodos más abundantes o prolongados, cólicos menstruales más intensos, dolor al insertar el DIU, y cólicos o dolor de espalda durante los días posteriores.
Acceso
Para conseguir un IUD, se requiere una receta médica. Si es la primera vez utilizando un método anticonceptivo hormonal, es importante asistir a una consulta médica para que el o la profesional oriente a la paciente y pueda dar la mejor recomendación a base de su evaluación.
Según Gudiño, la mayoría de los planes médicos privados cubren el costo del dispositivo intrauterino hormonal.
El procedimiento para conseguir el dispositivo consiste en adquirir una receta médica, ir a una farmacia especializada (usualmente los planes médicos refieren a las pacientes unas farmacias específicas) y, una vez se tramita el referido, el dispositivo llega, luego de unas semanas, a la oficina del médico que emitió dicha receta.
Según señaló Gudiño, los planes tienden a no cubrir el IUD de cobre, por lo que las pacientes que opten por este método deben costear el dispositivo de manera privada.
El acceso a anticonceptivos para personas con el plan médico del gobierno, VITAL, es limitado, aun teniendo una receta médica. Por esta razón, las personas que cuentan con esta cobertura usualmente tienen que costear los anticonceptivos por su cuenta.
Sin embargo, organizaciones sin fines de lucro, como las clínicas Prevén y Profamilias, en ocasiones, tienen los anticonceptivos intrauterinos a precios más accesibles.
Costos
Como se mencionó anteriormente, la mayoría de los planes médicos privados cubren parcial o completamente el costo del IUD.
Al haber una variedad de marcas, el precio de los IUDs varía dependiendo de la manufacturera, farmacia y tipo de IUD.
Existen diferentes recursos que proveen este método anticonceptivo como el sitio web de la farmacia canadiense Maple Leaf Meds, en el que se pueden ordenar ambos tipos de IUDs con una receta médica y el dispositivo llega por correo a la dirección de la paciente.
El costo total por un IUD puede variar entre aproximadamente $100 y $500.
Es importante destacar que los costos por la cita e inserción del dispositivo están sujetos al médico/proveedor de la salud.